OTÁZNIKY VAKCINAČNÝCH STRATRÉGII PROTI COVID-19 V SR
Upozorňujem na to preto, lebo tvrdenie, že ak zaočkujeme ľudí nad 80 rokov, úmrtnosť klesne o 43 percent je bohapusté zavádzanie, resp. nechutná manipulácia. Dr. Visolajský buď zámerne, alebo z nevedomosti neuviedol, že táto informácia je založená výlučne na výsledkoch matematického modelovania a preto s ňou treba aj takto zaobchádzať. Keďže autori tohto obrázka neuviedli žiaden link na konkrétny zdroj, v ktorom by som si mohol overiť tie čísla, dal som si tú námahu a vyhľadal som si to sám. Excerpt z tohto zdroja uvádzam nižšie.
Vyplýva to z tejto dôležitej informácie: „ Doterajšie odhady účinnosti vakcíny sú tiež založené na krátkom sledovaní po očkovaní, takže v súčasnosti nie je jasné, aké trvanie ochrany každej vakcíny bude. Okrem toho nie je zo štúdií III. fázy klinického skúšania známe, či vakcíny proti COVID-19 môžu zabrániť infekcii a ďalšiemu prenosu, a ak áno, do akej miery. Preto zostáva neisté, či môžu byť vyvinuté vakcinačné stratégie s cieľom zníženia komunitnej cirkulácie vírusu prostredníctvom kolektívnej imunity („herd immunity“) Ďalšie informácie z uvedeného dokumentu si môžete prečítať nižšie.
Ľutujem, ale zamlčiavať takú dôležitú skutočnosť, že súčasné vakcíny proti COVID-19 nemajú dostatočné dôkazy o účinnosti a bezpečnosti používania u starých ľudí považujem za veľmi nezodpovedné. Je očividné, že zákonodarcovia nielen u nás, ale na celom svete opustili princíp opatrnosti, keď vložili slepú vieru do potenciálne nebezpečného experimentu. Podávanie ľuďom nedostatočne testovanú vakcínu a použiť ich ako pokusné králiky je v rozpore s Norimbergským kódexom. Tento kódex predstavuje súbor zásad medicínskej etiky pre experimenty na ľuďoch, ktorý vznikol ako dôsledok súdu s vojnovými zločincami na Norimberskom súde po skončení druhej svetovej vojny.

Plánovanú aplikáciu vakcíny u seniorov a ľudí s komorbiditami možno t.č. považovať za III. fázu klinického skúšania. V III. fáze sa skúšaný produkt alebo procedúra skúša na väčšom počte chorých DOBROVOĽNÍKOV /pacientov (1 000 – 10 000). Táto skupina musí byť dostatočne veľká, aby sa získali štatisticky hodnotné údaje o bezpečnosti a účinnosti daného produktu, ako aj vzťahy medzi účinkom a rizikom lieku. V tejto fáze sa skúšaný produkt porovnáva s existujúcou liečbou alebo s placebom.
V III. fáze sa získavajú údaje o správnom užívaní lieku, o jeho správaní v kombinácii s komerčnými liekmi, s ktorými by sa liek mohol podávať. Zbierajú sa ďalšie informácie, aby sa zabezpečila bezpečnosť liečby. V tejto fáze pripravujú výskumníci ďalšie nové skúšania a návrh na registráciu skúšaného lieku v jednotlivých krajinách. Pokiaľ mi je známe, jedinou krajinou, ktorá takýmto spôsobom testovala súčasné vakcíny proti COVID-19 bolo Rusko. Podľa môjho názoru COVID-19 nie je Ebola, aby bolo nutné pristúpiť k takýmto zúfalým urýchleným krokom.
Je zarážajúce, že tento hoax bol zverejnený na stránke Ministerstva zdravotníctva. Čo iné sa dá očakávať, keď toto ministerstvo riadi špecialista na vyháňanie diablov z tela. A celú krajinu riadi fejková vláda a poradcami premiéra sú takí „experti“ ako je dr. Visolajský. Na diletantské názory tohto arogantného pána pri riešení problémov súvisiacich s koronavírusom, som na tejto stránke poukazoval opakovane. Keď som sa mu snažil na jeho FB stránke slušne vysvetliť, aké chyby robí táto vláda pri testovaní a aké dôležité je cielené celoplošné testovania rizikových skupín, tak ma jednoducho zablokoval; viď. tu:
VAKCINAČNÉ STRATÉGIE COVID-19 A STRATÉGIE STANOVOVANIA PRIORÍT V EÚ / EHP
Technická správa, 22. decembra 2020
Európske stredisko pre prevenciu a kontrolu chorôb (ECDC), Agentúra Európskej únie
Celý text tu:
Tento dokument vychádza z predtým publikovanej správy ECDC s názvom „Kľúčové aspekty týkajúce sa zavedenia a stanovenia priorít očkovania proti COVID-19 v EÚ / EHP a Veľkej Británii“ [15]. Použitím matematického modelovania poskytuje tento dokument krajinám EÚ / EHP informácie o faktoroch, ktoré môžu ovplyvniť výber očkovania proti COVID-19, podľa rôznych cieľových skupín a na základe scenárov hypotetických charakteristík vakcíny. Ciele tohto dokumentu majú ukázať:
• ako by mal byť cieľ stratégie očkovania informovaný o vlastnostiach dostupných očkovacích látok;
• ako môže prioritizácia určitých skupín obyvateľstva pomôcť dosiahnuť cieľ stratégie očkovania
KĹÚČOVÉ FAKTY
• Stanovenie priorít očkovania proti COVID-19 by malo brať do úvahy niekoľko rozmerov a je potrebné ich uviesť do kontextu.
• Výber optimálnej stratégie očkovania závisí od cieľa, napríklad zníženie úmrtnosti, záchrana rokov života alebo zníženie tlaku na systém zdravotnej starostlivosti.
• Optimálne stanovenie priorít tiež závisí od charakteristík vakcíny, najmä od jej účinnosti proti infekcii, a teda od ďalšieho prenosu.
• Ak vakcína nechráni pred prenosom, najúčinnejším a najúčinnejším prístupom je uprednostnenie očkovania tých skupín, ktoré sú vystavené najvyššiemu riziku závažných chorôb a úmrtí.
• Podstatné zníženie úmrtnosti a tlaku na systém zdravotnej starostlivosti by sa dalo dosiahnuť priamou ochranou vysoko rizikových skupín, a to aj vtedy, ak v populácii prebieha prenos vírusov.
• Očkovanie zdravotníckych pracovníkov je prospešné, pretože zvyšuje odolnosť systému zdravotnej starostlivosti. Prínos by sa zvýšil, ak by vakcína bola účinná proti infekcii, a teda prenosu, pretože by poskytovala nepriamu ochranu pacientom, obyvateľom zariadení dlhodobej starostlivosti a iným vysoko rizikovým osobám.
• Aj keď očkovanie dospelých vo veku 18-59 rokov nie je najefektívnejšou alebo najúčinnejšou stratégiou, keď je prísun vakcín obmedzený, mali by sa brať do úvahy špecifické skupiny alebo prostredia, ktoré môžu mať neprimerané riziko expozície.
• Vzhľadom na veľa neznámych údajov v súvislosti s charakteristikami vakcín COVID-19, ich nasadením, dodávkou a absorpciou a s budúcim výskytom únikových variantov vakcín by sa mali v súlade s odporúčaním orgánov verejného zdravotníctva naďalej uplatňovať nefarmaceutické intervencie prvých mesiacoch po zavedení očkovania vakcínou COVID-19.
• Stratégie očkovania budú musieť byť časom prispôsobiteľné vyvíjajúcim sa udalostiam, berúc do úvahy objavujúce sa dôkazy.
CHARAKTERISTIKA MATEMATICKÉHO MODELU
Cieľom tejto analýzy bolo porovnať relatívnu účinnosť a účinnosť rôznych stratégií prioritizácie vakcíny podľa cieľovej skupiny. Cieľom tejto analýzy nebolo predpovedať, aký bude vývoj epidemiológie COVID-19 v EÚ/EHP v ére očkovania. Ako uvádzajú autori, tá bude závisieť od charakteristík očkovacej látky, budúcej politiky nefarmaceutických intervencii a iných behaviorálnych zmien. Autori urobili model umelého scenára neustáleho prenosu ako „testovacieho základu“ na skúmanie faktorov, ktoré ovplyvnia politiku očkovania. V základnej analýze vychádzali z limitovaného predpokladu, že prirodzene získaná imunita trvá dlhšie ako 24 mesiacov.
Autori modelovali alternatívne vlastnosti vakcíny, pri ktorých vychádzali z viacerých predpokladov. Ak očkovacia látka zabraňuje infekcii, zaočkovaný sa stáva imúnny. Ak očkovacia látka zabraňuje miernemu ochoreniu, potom má zaočkované osoba, ktorá sa infikovala asymptomatickú infekciu. Predpokladá sa, že jedinci s asymptomatickou infekciou prenášajú vírus o 35% rovnako účinne ako symptomatickí jedinci [17]. Predpokladá sa, že v období pred očkovaním je 17 % prípadov asymptomatických [18]. Ak očkovacia látka zabraňuje závažnému ochoreniu, potom, ak je očkovaná osoba infikovaná, má miernu klinickú prezentáciu. Predpokladá sa, že prípady s miernou klinickou prezentáciou znižujú ich kontakty o 75% po stanovení diagnózy, predpokladá sa, že prípady s ťažkou prezentáciou (ekvivalentnou hospitalizácii) budú po stanovení diagnózy izolované.
Základná analýza predpokladá, že očkovacia látka je 95% účinná pri prevencii závažnej choroby u zdravých dospelých, pričom ochrana trvá najmenej 12 mesiacov. Účinnosť proti závažnému ochoreniu je nižšia (70 %) u dospelých vo veku 60 rokov a starších a u dospelých s príslušnými zdravotnými predpokladmi. Účinnosť proti klinickému ochoreniu akejkoľvek závažnosti je 50% u zdravých dospelých a 30% u starších dospelých a u tých, ktorí majú rizikové faktory. V základnej analýze sa nepredpokladá žiadna účinnosť proti infekcii, a teda ďalšiemu šíreniu. Uvažuje sa však o alternatívnych scenároch, keď má očkovacia látka účinnosť 20% alebo 50% proti infekcii a následne vyššiu účinnosť proti klinickému ochoreniu.
Pre každú stratégiu sa predstavuje účinnosť vakcinácie z hľadiska odvrátených úmrtí, zachránených rokov života, a odvrátenia hospitalizácie a hospitalizácie na ICU, v porovnaní so stratégiou očkovania všetkých dospelých. Prezentuje sa aj účinnosť každej stratégie pre každé z týchto opatrení, t. j. relatívny vplyv jednej dávky vakcíny v porovnaní s univerzálnou stratégiou. Úplná tabuľka výsledkov je uvedená v prílohe.
VAKCINÁCIA OSÔB S RIZIKOM ŤAŽKÉHO PRIEBEHU V DÔSLEDKU KOMORBIDÍT: VÝSLEDKY
Jedinci s určitými základnými zdravotnými problémami majú vyššiu chorobnosť a úmrtnosť na COVID-19 v porovnaní so zdravými ľuďmi [21]. Medzi choroby, ktorú sú významne spojené s hospitalizáciou súvisiacou s COVID-19, hospitalizáciou na JIS a úmrtím patrí diabetes mellitus, chronické kardiovaskulárne ochorenie, chronické respiračné ochorenie, chronické ochorenie obličiek, imunokompromitované stavy (napr. transplantácia orgánov), rakovina, chronické ochorenie pečene, určité neurologické poruchy, trizómia 21 a kosáčikovitá anémia [5,7,8]. Individuálne riziko hospitalizácie a úmrtia sa zvyšuje s počtom takýchto chorôb. Keďže poznatky o rizikových faktoroch závažného ochorenia COVID-19 stále rastú, kauzalita a rozsah rizika každého z týchto základných ochorení by sa mali monitorovať a pravidelne revidovať [22].
Zameranie sa na jednotlivcov s komorbiditou, o ktorých je známe, že sú spojené so zvýšeným rizikom závažného ochorenia COVID-19, môže byť účinným prístupom k znižovaniu hospitalizácií, hospitalizácií a úmrtnosti na JIS. Avšak, vyčlenenie všetkých jednotlivcov s príslušnými komorbiditami môže byť náročné alebo kontroverzné. Klinické štúdie nemuseli testovať vakcíny v dostatočnom počte ľudí s každou komorbiditou. Je preto možné, že účinnosť a bezpečnosť očkovacej látky nemusí byť v niektorých z týchto skupín optimálna. Okrem toho, niektorí jedinci so základnými komorbiditami nemusia byť vhodní na očkovanie z dôvodu závažnosti ich zdravotného stavu.
Odhad podielu ľudí vo vekovej skupine, ktorí majú jednu alebo viac relevantných komorbidít nie je jednoduchý. V mnohých krajinách EÚ/EHP nie sú údaje k dispozícii a v niektorých predpokladoch sa počítajú samostatne, čo znamená, že niektorí jednotlivci sa môžu dvakrát započítať. Naše odhady zakladáme na údajoch poskytnutých v modelovej štúdii s použitím údajov o prevalencii a odhadov populácie OSN [23] a odhadujeme pomer šancí na úmrtie súvisiacich s COVID19 vzhľadom na jednu alebo viac komorbidít z údajov vykazovaných ECDC [24].
[24].Podiel dospelých vo veku 70 rokov a starších, ktorí majú aspoň jednu komorbiditu, o ktorej je známe, že je spojená s ťažkým ochorením COVID-19, je vysoký (76,8 %). Z tohto dôvodu kombinujeme našu analýzu uprednostňovania očkovania podľa predpokladov so stratégiami zameranými na vek. Modelujeme tri stratégie dodatočne zamerané na ľudí s komorbiditami: 1. Očkovanie všetkých dospelých vo veku 60 rokov a starších a mladších ľudí s komorbiditami (~ 347 miliónov dávok) 2. Očkovanie všetkých dospelých vo veku 70 rokov a starších a mladších ľudí s komorbiditami (~ 158 miliónov dávok) 3. Očkovanie všetkých dospelých vo veku 80 rokov a starších a mladších ľudí s komorbiditami (~80 miliónov dávok)
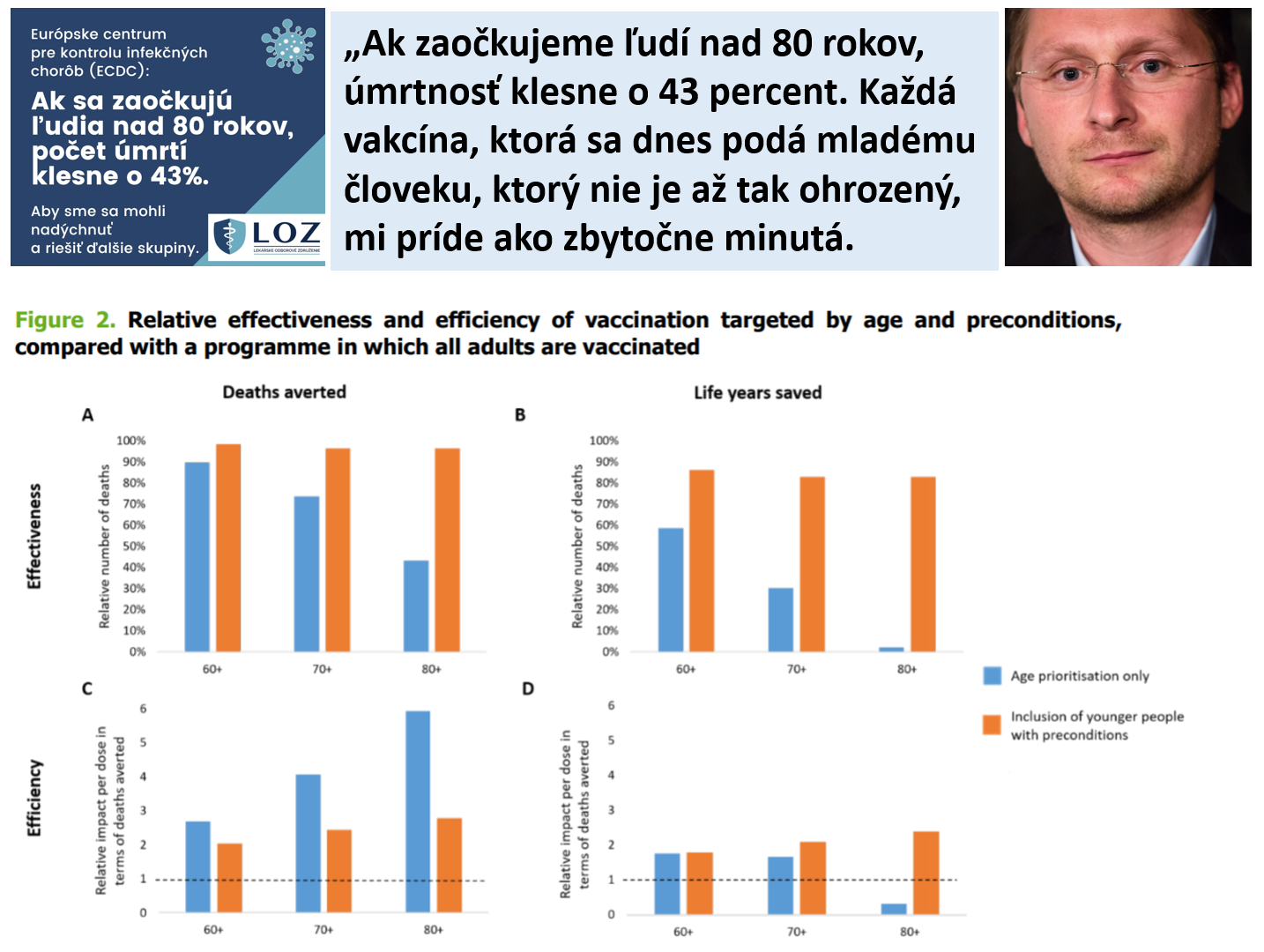
Marginálny benefit vekovo zacieleného vakcinačného programu, ktorý by zahrňoval mladších dospelých s predisponujúcimi rizikovými faktormi je vysoký. Ako je definované vyššie, 43% úmrtiam, ktorým sa zabráni v rámci univerzálneho očkovacieho programu, možno zabrániť, keby sa očkovali iba dospelí vo veku nad 80 rokov. Ak by sa zahrnuli mladší dospelí s predisponujúcimi rizikovými faktormi, zvýši sa to na 97% úmrtí, ktorým by sa mohlo zabrániť.
Stratégia očkovania dospelých vo veku 60 rokov a viac a mladších dospelých s predisponujúcimi faktormi je skutočne na 98% rovnako účinná pri prevencii úmrtnosti ako očkovanie všetkých dospelých (obrázok 2A).
Pokiaľ ide o zachránené roky života, rozšírenie programu očkovania osôb vo veku 80 rokov a viac tak, aby zahŕňal aj mladších dospelých s rizikovými faktormi , zvyšuje účinnosť z 2% na 83% účinnosti univerzálnej stratégie očkovania (obrázok 2B). Tento prístup je najefektívnejší z hľadiska zachránených rokov života zo všetkých stratégií týkajúcich sa veku a veku /rizikových faktorov (obrázok 2D). Z hľadiska odvrátených úmrtí je začlenenie mladých ľudí s rizikovými faktormi menej efektívne. Ďalšie dávky zabraňujú menšiemu počtu úmrtí ako dávky, ktoré sa podávajú dospelým vo veku 80 rokov a viac (obrázok 2C).
PRAKTICKÉ ÚVAHY
V počiatočných fázach zavádzania vakcíny sa očakáva, že dopyt prekročí ponuku. Bude dôležité riadiť očakávania prostredníctvom vhodnej komunikácie o obmedzenej ponuke, bezpečnosti a účinnosti vakcíny, prioritných skupinách a dôvodoch týchto rozhodnutí. Očakáva sa, že prijatie vakcíny bude časom čoraz dôležitejšie, keďže ponuka rastie. Na boj proti dezinformáciám alebo dezinformáciám bude potrebné čo najskôr začať transparentnú komunikáciu o charakteristikách bezpečnosti a účinnosti vakcíny a cieľoch očkovania zo všetkých inštitucionálnych zdrojov.
Ľudia s predchádzajúcou infekciou COVID-19 neboli vylúčení zo štúdií fázy 3 a v súčasnosti neexistuje dôkaz o poškodení alebo absencii účinnosti. Keďže v súčasnosti nie je známe presné trvanie prirodzenej imunity voči infekcii COVID-19, v tejto fáze sa odporúča nevylúčiť ľudí s predchádzajúcou infekciou COVID-19 z očkovania. Tieto aspekty je však potrebné sledovať a aktualizovať podľa nových dôkazov. Dôležité neznáme zostávajú a nemali by sa prehliadať. Napríklad potenciálne vírusové antigénne drifty (odchýlky) by mohli generovať imunitné únikové varianty, pred ktorými by vakcína nemohla chrániť.
Doterajšie odhady účinnosti vakcíny sú tiež založené na krátkom sledovaní po očkovaní, takže v súčasnosti nie je jasné, aké trvanie ochrany každej vakcíny bude. Okrem toho nie je zo štúdií fázy 3 známe, či vakcíny proti COVID-19 môžu zabrániť infekcii a ďalšiemu prenosu, a ak áno, do akej miery. Preto zostáva neisté, či môžu byť vyvinuté vakcinačné stratégie s cieľom zníženia komunitnej cirkulácie vírusu prostredníctvom imunity stáda. V súčasnosti tiež nie sú k dispozícii žiadne informácie o bezpečnosti a účinnosti očkovacej látky u tehotných a dojčiacich žien, ktoré sú pravdepodobne vystavené zvýšenému riziku horšieho priebehu ochorenia COVID-19, u detí mladších ako 12 rokov a u ľudí s určitými rizikovými faktormi (napr. imunokompromitované osoby).
K dispozícii sú iba obmedzené údaje o bezpečnosti a účinnosti očkovacej látky u dospievajúcich vo veku 12- 18 rokov, u ľudí s určitými predisponujúcimi faktormi horšieho priebehu a u krehkých jedincov. Napokon, nie sú k dispozícii žiadne informácie o bezpečnosti a účinnosti off-label schém (napr. použitie polovičnej dávky, kombinované použitie rôznych očkovacích látok, predĺžené intervaly medzi dávkami) v prípade obmedzeného zásobovania vakcínou alebo logistických problémov. Ďalšie významné neznáme veci sa týkajú výroby a logistiky, pretože ide o bezprecedentné globálne úsilie s veľmi veľkým počtom a mnohými neistotami v oblasti výroby a možným oneskorením distribúcie a problémami so skladovaním.
Rozhodnutia o tom, kto by mal byť prioritne očkovaný závisia od niekoľkých ďalších faktorov vrátane charakteristík očkovacích prípravkov, cieľových skupín, pre ktoré sú v súčasnosti k dispozícii údaje o bezpečnosti a účinnosti vakcíny proti COVID-19, etických hľadísk, logistiky (napr. ako účinne dodávať vakcínu cieľovým skupinám, požiadavky na ultrastudené skladovanie), odbere a dodávke a prijatiu vakcíny v rôznych cieľových skupinách, okrem iného. Problémy s dodávkami očkovacích látok, logistikou a skladovaním môžu mať vplyv na implementáciu stratégií očkovania a môžu ovplyvniť ich celkový dopad. Keďže dodávka očkovacej látky nebude okamžite dostatočná pre všetkých ľudí v cieľových skupinách na očkovanie, vplyv akejkoľvek stratégie očkovania spočiatku nebude postačovať na zrušenie nefarmaceutických intervencií.
Väčšia jasnosť v nadchádzajúcich mesiacoch, pokiaľ ide o charakteristiky rôznych očkovacích látok (počet potrebných dávok, interval medzi dávkami, reaktogenita a bezpečnosť, účinnosť v rôznych skupinách a proti rôznym koncovým ukazovateľom, trvanie ochrany) a trendy v dodávkach, zavádzaní a vychytávaní vakcín pomôžu členským štátom rozhodnúť, kedy a ako zrušiť neaktívne intervencie. Stratégie očkovania sa preto budú musieť prispôsobiť a riadiť podľa nových údajov.
ZÁVERY
Stanovenie priorít očkovania proti COVID-19 by malo brať do úvahy niekoľko rozmerov a je potrebné ho uviesť do kontextu. Pri pohľade na vplyv očkovania na výsledky v oblasti zdravia, založený na modelovaní, môžeme uzavrieť nasledujúce:
• Výber optimálnej stratégie závisí od cieľa, napr. zníženie úmrtnosti, záchrana rokov života alebo zníženie tlaku na systém zdravotnej starostlivosti.
• Optimálne stanovenie priorít tiež závisí od charakteristík vakcíny, najmä od jej účinnosti proti infekcii, a teda aj od ďalšieho šírenia infekcie.
• Ak vakcína nechráni pred prenosom, najúčinnejším a najúčinnejším prístupom je uprednostnenie očkovania u tých skupín, u ktorých je najvyššie riziko závažných chorôb a úmrtí.
• Podstatnú redukciu úmrtnosti a tlaku na systém zdravotnej starostlivosti je možné dosiahnuť priamou ochranou vysoko rizikových skupín, a to aj v prípade, že vírusový prenos v populácii pokračuje.
Autor: MUDr. Michal Piják, lekár s viac ako 40 ročnou praxou, atestácie z vnútorného lekárstva, reumatológie, klinickej imunológie a alergológie, hepatológie, posudkového lekárstva